麻醉流程图.docx
《麻醉流程图.docx》由会员分享,可在线阅读,更多相关《麻醉流程图.docx(22页珍藏版)》请在冰点文库上搜索。
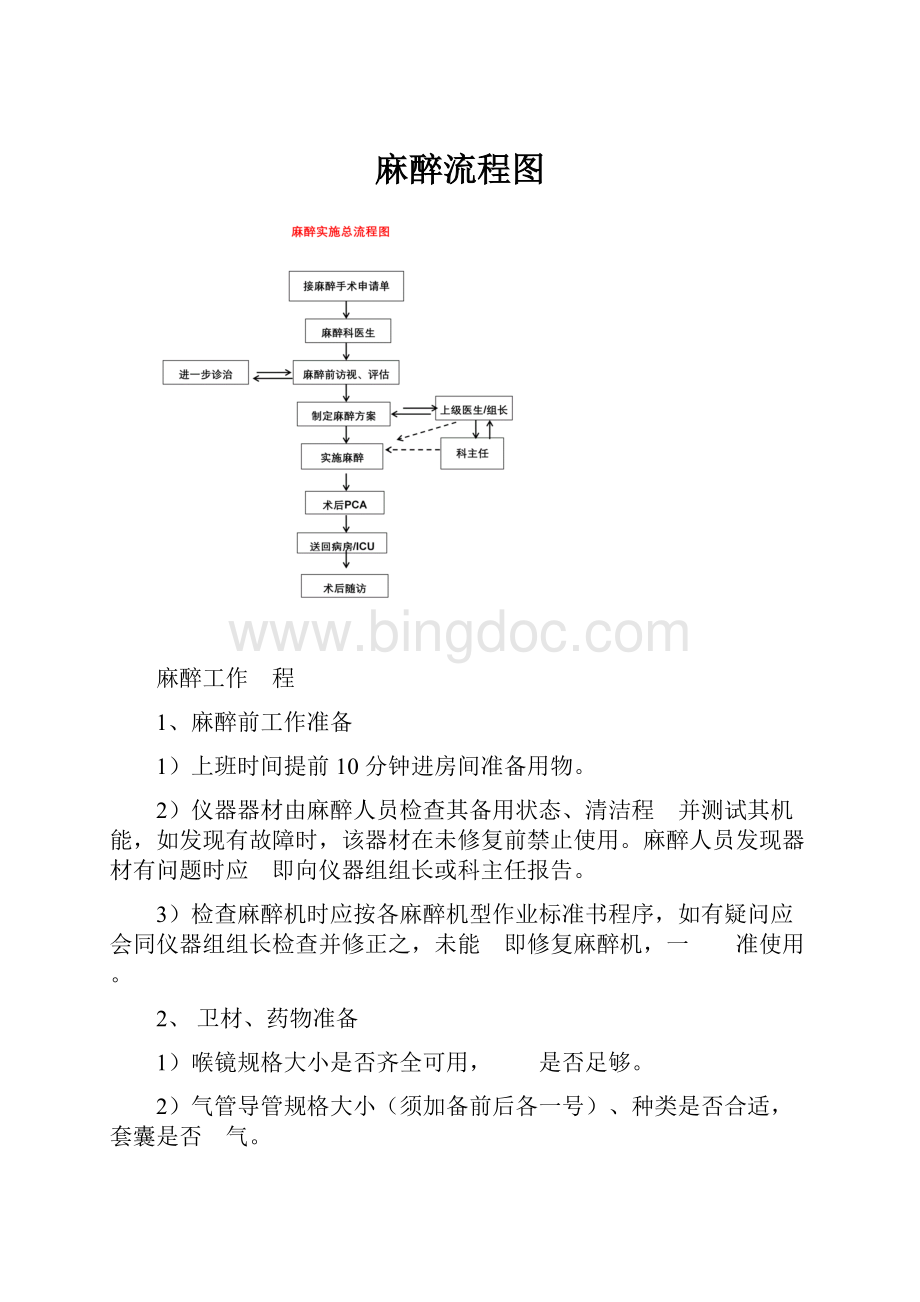
麻醉流程图
麻醉工作流程
1、麻醉前工作准备
1)上班时间提前10分钟进房间准备用物。
2)仪器器材由麻醉人员检查其备用状态、清洁程度并测试其机能,如发现有故障时,该器材在未修复前禁止使用。
麻醉人员发现器材有问题时应立即向仪器组组长或科主任报告。
3)检查麻醉机时应按各麻醉机型作业标准书程序,如有疑问应会同仪器组组长检查并修正之,未能立即修复麻醉机,一律不准使用。
2、卫材、药物准备
1)喉镜规格大小是否齐全可用,亮度是否足够。
2)气管导管规格大小(须加备前后各一号)、种类是否合适,套囊是否漏气。
3)特殊卫材准备如小儿CVP、左右双腔气管导管及管蕊,分大人及小孩等。
4)麻醉时所需药品是否备齐,如需急救时所须药品、器材是否齐全,如有问题,应立即报告组长处理。
3、病人准备
1)核对病人,确保正确
2)麻醉医师除确认病人外,应确认病历完整性,此病历应包括该科主治医师或住院医师病历记载、麻醉前评估记录、手术及麻醉同意书及检验报告、胸部X光等。
3)麻醉前评估记录表,应包括药物过敏之有无,现在服药情形,过去麻醉经验(有无过敏或不良反应),病人之心、肺、肝、肾等机能及过去病史之有无,最后应以美国麻醉医学会病人分等评定。
4、麻醉时工作内容
1)麻醉诱导时必须有麻醉科主麻医师在场,如无主麻醉医师在场时,不得擅自开始麻醉。
2)所有病人最起码要有心电图及ETCO2及SaO2、血压、体温之监测。
3)麻醉过程包括使用药品、药量、静脉注射液、输液量、静脉针注射位置、留置针之大小、及CVP、气管导管固定深度等必须详细记载于记录,记载必须用正楷书写清晰
4)麻醉中,需离开工作岗位,应向副麻醉医师或主巡回护士交班说明病人状态及麻醉进行情形,交班清楚方可离开。
5)麻醉过程中记录病人所有生命现象,如有任何不正常事项发生,例血压、心跳、心电图、体温之变化、呼吸道有阻碍现象、或麻醉机及器材有问题等时,应立即通知主麻醉医师到场处理。
5、麻醉后工作内容
1)手术完成,在麻醉苏醒时应有主麻醉医师在场。
2)换台时,若为一次性麻醉器材,用后应予丢弃换用,可洗涤者请用清洁剂洗涤后,用水冲淨,擦干再予使用。
3)麻醉后隔天,由专人做手术后访视含住院及门诊病患。
此记录应包括麻醉过程之顺逆、恢得情况,有无副作用或不良反应,病患对麻醉有无抱怨等,如有不良反应或有诉苦时,应该由主麻醉医师及时处理。
6、注意事项
麻醉护士应维持麻醉器材、麻醉机及其附属品之干净清洁,由麻醉科护士长负责安排,如发现异常应检讨清洁工作程序,并改进工作方法。
一般全身麻醉药物准备
项目
流程说明/注意事项
备药给药原则
1.药物需视病人情况准备,并询问主治医师医嘱,才可抽药。
2.抽药应遵守无菌原则。
3.药物标签要贴对、贴牢。
药物黏贴方式应贴于针筒刻度面,以横贴方式黏贴,不可挡住刻度为原则。
4.切记三读五对原则:
一读:
取药时必须核对药物名称、剂量、浓度、有效日期。
二读:
抽药时将药物标籤面朝上,并核对药物名称、剂量、浓度、有效日期。
三读:
归药或丢弃空瓶时,再次核对药物名称、剂量、浓度、有效日期。
一对:
确认病患对(按病患辨识作业标准流程),并瞭解病患现阶状况、过去病史、过敏史、体重、检验值等…。
二对:
确认药物名称、剂量、浓度、有效日期对。
三对:
确认给药时间对。
四对:
确认给药剂量对。
当医师给予医嘱时,应重複说明药物名称、剂量及途径,并得到医师确认回答,给药时并再次覆诵一次。
五对:
确认给药途径对。
5.如对药物有任何怀疑时,则一律丢弃重新抽取。
插管前诱导药物之准备
1.镇静安眠药物:
a.丙泊酚:
1.5-2mg/kg
b.依托咪酯:
0.2-0.6mg/kg
c.咪达唑仑:
0.1mg/kg
2.抗胆硷作用药物:
阿托品:
0.01-0.02mg/kg。
(抑制口水分泌,预防心跳过慢)
3.止痛剂:
a.芬太尼:
4ug/kg。
b.阿芬太尼:
8-75ug/kg。
4.肌肉剂:
a.顺式阿曲库铵诱导剂量:
0.15mg/kg。
维持剂量:
0.03mg/kg
b.罗库溴铵诱导剂量:
0.6mg/kg。
维持剂量:
0.15mg/kg
c.维库溴铵诱导剂量:
0.1mg/kg。
维持剂量:
0.05mg/kg
d.泮库溴铵诱导剂量:
0.08-0.1mg/kg。
维持剂量:
0.01-0.02mg/kg
5.肌肉拮抗剂:
新斯明0.04-0.05mg/kg。
同时给予阿托品0.02mg/kg。
6.2%利多卡因:
1-2mg/kg。
动脉穿刺装置及动脉压测量
项目
流程说明/注意事项
药物
配置
1成人:
肝素1250单位(0.25ml)溶入0.9﹪NaCL250ml
2.小孩(12岁以下):
肝素1250单位(0.25ml)溶入0.9﹪NaCL250ml
用物
准备
1.A-lineset打开后先将各连接处栓紧。
2.将set插入已配置好之0.9﹪NaCL,并且排气。
3.pressurebag压力设定:
成人200至300mmHg,小孩150-200mmHg。
4.换能器一端接在A-line端,另一端接在Module端
监测仪准备
1.对零点:
将set上module放置和右心房等高,约第4-5肋间及腋中线之交叉点。
2.数值范围:
打开监测仪,将A-line数值范围设在120。
3.校正:
在监测仪上按Zero键,直到数值出现±1。
病人
准备
1.穿刺桡动脉前需施行Allen’s试验,Allen's试验阳性者,方可在桡动脉进行穿刺抽血,
2.施行步骤:
a.令受检者将手紧握成拳。
b.施检者以手指施压于受检者之手腕,压迫并同时阻断桡动脉和尺动脉血流。
c.受检者将手放松,但不可完全伸直,此时可见该手掌和手指呈现苍白。
d.施检者放松对尺动脉之压迫(桡动脉仍受压迫),观察受检者手掌和手指能否在15秒内发红。
e.若在15秒内发红,则是Allen's试验阳性,反之则为阴性。
监
测
1.将A-lineset接在动脉留置针上。
2.注意管道是否有空气,无空气即可将含有肝素0.9﹪NaCL冲入动脉导管。
3.持续性之监测。
4.再次测量无创血压,和A-line血压之差距值是否在正常范围。
CVP之装置及测量
项目
流程说明/注意事项
用
物
准
备
1.CVP插件。
2.手套、消毒包、消毒溶液。
3.5ml空针(视医师需要给)。
4.透明伤口敷料。
病人
准备
1.消毒:
消毒(由内往外环状消毒)后,再舖上无菌单。
2.病人姿势:
稍微头低脚高,肩下放一垫肩。
监
测
仪
准
备
1.持续性测量
a.对零点:
CVP插件上模块放和右心房同高,约第4-5肋间及腋中线之交叉点。
b.数值范围:
打开监测仪将CVP范围设在30。
c.校正:
在监测仪上按Zero键,直到数值出现±1。
2.间歇性测量法以CVP水柱监测。
测
量
方
法
1.持续性测量法:
将导管接于CVP之末端(咖啡色)即可。
2.间歇性测量法:
a.将A-lineset之中央零点3-way处,外加监测导管并和病人端接上,注意tubing是否有空气,无空气即可将含heparin之N/S冲入中心静脉导管,即可监测。
CVP值
1.正常值介于5-15cmH2O。
2.1mmHg=1.36cmH2O。
困难插管评估和协助
项目
流程说明/注意事项
病
史
1.颈椎病变。
2.肿瘤。
3.病态肥胖。
4.创伤。
5.曾颜面或头颈部手术、放射线治疗、烫伤。
6.下巴巨大。
7.硬皮症。
8.21对染色体异常。
9.侏儒症。
10.先天异常。
外
观
评
估
1.检查病患外观是否有造成上呼吸道不顺畅情形,例如嘴巴、鼻孔有疤、挛缩,颈部上有肿瘤,接受过放射线治疗,或上呼吸道有异物。
2.测量张口程度:
以三个指幅(6公分)距离为基准。
3.观察下颚是否太小或往后缩。
4.嘴巴张开观察牙齿,如暴牙或牙齿摇晃等。
5.观察悬雍垂和舌根位置(Mallampati分类I-IV)。
6.观察颈部活动程度:
看屈曲或伸展程度是否受限,以及有无颈椎神经压迫症状等。
用
物
准
备
1.各式喉头镜,大中小号。
2.白色管蕊。
3.鼻管盒。
4.纤支镜
5.喉罩
6.吸引器
快诱导气管插管
项目
流程说明/注意事项
用
物
准
备
1.确立吸引器功能正常。
2.气管内管必须准备病人所需及上、下一号气管内管。
3.不同尺寸喉罩
4.至少需要一名护理人员协助。
操
作
步
骤
1.评估是否为困难插管之患者。
2.询问最后进食时间和食物种类。
3.准备吸引器。
4.给予病患100%氧气。
5.注射药物前要有其他人员帮忙准备Sellick’Smaneuver标准动作。
6.静脉注射麻醉诱导药物(S.C.C.视医嘱准备)。
7.病人开始失去意识时,就要准备做Sellick’Smaneuver标准动作(用大拇指和食指抓住病人颈部环状软骨,并往下压住食道,让食道夹在环状软骨和第六颈椎体中间,避免食物从胃逆流)。
8.快速插管,确定管子在气管内,并将套囊打上才可松开Sellick’Smaneuver标准动作。
小儿支气管镜检查麻醉
项目
流程说明/注意事项
麻
醉
诱
导
药
物
准
备
依手术时间长短来决定药物使用及剂量。
一、大于10公斤小孩:
1.芬太尼:
0.5-2.0μg/kg(依医师医嘱准备)。
4.顺式阿曲库铵:
0.15-0.2mg/kg。
6.阿托品:
0.01-0.02mg/kg。
二、小于10公斤小孩必须稀释药物:
1.阿托品:
稀释0.1mg/ml。
4.顺式阿曲库铵:
稀释成1mg/ml。
插
管
用
物
准
备
一、喉镜:
1.小于2岁儿童,建议使用直型镜片
2.弯曲型镜片一般常用于5岁以上儿童。
3.喉头镜片大小选择标准:
a.新生儿和早产儿:
Miller0。
b.6-8个月:
Miller1。
c.9个月到2岁:
Wis-Hipple1.5。
d.2-5岁:
Miller2。
e.5岁以上:
Macintosh2。
二、气管内管:
按年龄选择使用气管内管大小参考标准如下。
1.早产儿:
2.5-3.0㎜。
2.足月新生儿:
3.0㎜。
3.6-12个月:
3.5㎜。
4.12-20个月:
4.0㎜。
5.2岁:
4.5㎜。
6.2岁以上:
4+[年龄(岁)÷4]=管径㎜。
7.6-7岁以下小儿常使用无气囊气管内管。
8.2岁以上:
插入气管内管长度(㎝)=12+[年龄(岁)÷2]。
步
骤
1.准备病人并接监测仪。
2.依医嘱给药并协助插管,确定气管导管位置并固定。
3.完成气管内插管并给予呼吸器提供完整气体交换,依医嘱给予吸入性气体麻醉剂+O2+空气,以维持麻醉深度。
4.当麻醉进入第三期,可提醒外科医生进行检查。
外科医生此时会进行检查,当外科医生将支气管镜放至适当位置时,会要求将气管导管拔出,此时需将此气管导管放于旁边备用不丢弃。
5.当气管导管拔除后,将蛇形管接于支气管镜接口,并持续给予通气。
此时漏气量很大需给予高流量100%O2使用,必要时依医嘱给予药物维持麻醉深度并须密切观察SpO2变化情形,持续降低时需提醒外科医生,外科医生会暂停检查再行气管内插管。
6.完成插管后,再将蛇形管接回气管导管,直至SpO2回升100%。
7.4-6之步骤会重覆进行数次,直到检查完成。
8.检查完成后再次插管并进行催醒动作,拔管后送病人至PACU观察。
注
意
事
项
1.儿童忍受通气中断能力较成人差,接受检查时须特别注意,预防血氧浓度下降。
2.注意并发症发生:
例如血氧不足、咳血、气胸、二氧化碳上升、心律不整、喉痉挛、支气管痉挛。
内镜室麻醉工作流程
项目
流程说明/注意事项
用
物
准
备
1.外出型监护仪。
2.工作车内含有以下物品:
a.插管用物
b.吸氧面罩
c.吸氧管
d.供氧装备
e.用物:
生理盐水250ml一袋、酒精棉、止血带、胶带。
3.ETCO2模块置于监护仪上并校正OK。
4.抢救药品。
5.各项麻醉单
作
业
流
程
1.确认检查室地点后,推外出型监护仪及工作车前往内镜室
2.先自我介绍,进行病患辨识确认病患,予以麻醉前评估,告知病患麻醉方式同意书,准备病人,抽取药物。
3.待镜检室人员物品备妥欲进行检查时,给予吸氧,依医嘱给药,给药完后注意患者呼吸型态,必要时可更换成氧气面罩。
4.一般先进行胃镜检查再进行肠镜检查,检查进行中,视检查时间长短及病人反应依医嘱加药。
5.填写麻醉纪录单、麻醉前评估单。
6.检查结束后,需确定病人已完全清醒,再卸除监护仪。
7.提醒病患安全须知,尤其无家属陪同者,注意行动安全。
肝脏移植麻醉用物准备
项目
流程说明/注意事项
监
护
仪
准
备
1.麻醉机、吸引器及插管用物准备。
2.无创监护仪:
ECG、无创血压、SpO2、ETCO2、CCO。
3.有创监护仪:
a.CVP模块:
连接CVP,用肝素1250u+生理盐水250ml。
b.CCO模块:
用肝素1250u+生理盐水250ml。
c.体温测量。
静
脉
通
路
建
立
1.周边静脉点滴:
a.确认病人带入静脉通路通畅。
b.建立适当周边静脉通路,接T-型三通两个,预接持续滴注药物芬太尼、肌松剂。
2.中心静脉点滴:
两条通路
a.一条通路接生理盐水500ml+T-型三通4个,置于右侧点滴架,三通按以下接法。
第1个三通:
接CVP监测。
第2个三通:
空着加药用。
第3个三通:
接持续滴注药物多巴胺。
第4个三通:
接持续滴注药物肾上腺素。
b.一条通路接生理盐水500ml+T-型三通2个,置于左侧点滴架,T-型三通按以下接法。
第1个三通:
输血。
第2个三通:
生理盐水500ml+快速输血
药
物
准
备
一、药物:
1.阿托品:
0.01mg/kg。
2.芬太尼:
5ml×2。
3.依托咪酯:
0.2mg/kg(或丙泊酚:
2mg/kg)。
4.2﹪利多卡因:
5.维库溴铵:
0.1mg/kg。
6.Bosmine:
100ug/ml×10ml→10ug/ml×10ml。
7.肾上腺素:
8ug/ml×8ml。
8.肾上腺素:
32ug/ml×10ml。
二、持续输注药物.
1.芬太尼:
30ml。
(视医嘱ml/hr)
2.维库溴铵:
20ml。
(视医嘱mg/hr)
3.多巴胺:
400mg+生理盐水240ml。
4.肾上腺素:
8mg+生理盐水242ml→32ug/ml。
三、需准备之药物.:
(需要再抽)
1.甘露醇。
2.氯胺酮。
3.咪达唑仑。
4.5%NaHCO3(半箱备用)
5.50﹪葡萄糖。
6.胰岛素。
辅
助
工
作
1.再次确认所有麻醉及急救设备。
2.确认药物。
3.核对病人身份、检验资料、血型、NPO时间、备血量、带入OR药物,包括抗生素,选择性免疫抑制剂(Simulet20mg需冷藏或Zenapax50mg),B型肝炎抗体注射液(Hepatect需冷藏)20Amp。
4.建立非侵入性监护(ECG、NBP、SaO2)。
5.onA-lineCCO:
抽血做ABG、ACT。
6.协助Induction、给O2、onETT、建立呼吸道。
7.协助医师在右颈内静脉穿刺。
8.持续注射之药物芬太尼、肌松剂接到周边静脉通路。
9.on16Fr.onewayN-Gtube。
10.请外科置入福氏管测肛温。
11.安置正确手术姿势,保护各关节及突出处避免压迫痛发生。
12.待病人双腿缠上弹绷,覆盖保温毯。
13.双手缠上棉捲及弹绷给予温毯保温。
14.术前给药:
(依外科医嘱给予)抗生素等。
病肝
切除
期注
意事
项
1.分离病肝时容易出血和渗血应注意。
2.低血容休克。
3.视情况补充液体和输浓红或血浆。
4.病肝切除期钙离子补充给葡萄糖酸钙。
5.观察失血量、动脉压、中心静脉压和尿量。
6.免疫抑制剂:
病肝摘除前1小时给予。
(外科医师至隔壁手术室摘取活体捐赠肝之时)
无
肝
期
注
意
事
项
可能出现:
1.低血糖。
2.电解质不平衡,无肝期低钙时给Vita-cal(Freeca)。
3.酸中毒→用7%NaHCO3矫正。
4.心律紊乱。
5.凝血功能障碍。
6.低体温→用温毯及各式输液加温器保持体温。
7.观察:
可能造成CVP↓、PCWP↓、MAP↓、SVR(週边血管阻力)↑、PVR(肺动脉血管阻力)↓。
8.当Surgeon将病肝切除取下时会通知麻醉给予宝甘灵(依外科医嘱给予,患者有B型肝炎者才需给予),给宝甘灵注意事项如下:
a.保存于2℃-8℃使用前需先回温至室温或体温。
b.速率:
60ml/hr,Total200ml/20amp。
c.注意是否有过敏反应。
再
灌
注
期
注
意
事
项
一、移植肝脏恢复血行时,依外科医嘱静脉给予Solu-medral1mg,另抽好5%NaHCO31Amp备用。
二、可能出现以下情况:
1.高血糖。
2.高血钾→是此时期早期出现一个重要现象紧急可用葡萄糖酸钙或Vita-cal治疗。
3.酸中毒→用5%NaHCO3矫正。
4.低体温。
5.严重低血压。
6.低血钙。
7.心搏过慢。
8.肺动脉压上升。
9.凝血功能障碍。
10.心律不齐。
恶性高热之处理
项目
流程说明/注意事项
症
状
恶性高热是一种罕见遗传症候群(1:
15000),特点如下:
1.使用全身麻醉剂诱导后,肌肉组织内发生急性代谢过高状态,肌浆网释放钙离子,会造成肌动蛋白和肌浆蛋白交互时间延长以及不规则肌肉收缩,使氧气消耗量增加及CO2增加,肌肉细胞会试图减少钙浓度,故会耗尽ATP造成细胞水肿、乳酸合成。
2.ETCO2过高,异常高2-3倍,是最早出现之指标。
3.心跳过快、心律不整。
4.血压不稳。
5.血中CO2过高、酸中毒。
6.骨骼肌僵硬。
7.体温升高。
8.电解质异常。
9.晚期并发症:
肾衰竭、肺、脑水肿、凝血病变。
处
理
步
骤
1.麻醉中或麻醉恢复室内患者,如发生疑似恶性高热症状出现,应立即以恶性高热准则处理。
2.呼叫求救
3.立即停止挥发性麻醉剂
4.立即尽可能停止手术。
5.若无气管内插管,则立即进行插管,并立刻给予高流量100%氧气及过度通气人工呼吸,麻醉机立即更换呼吸通气管路及苏打石灰。
6.使用丹曲林,以蒸馏水稀释,第一次剂量是2.5mg/kg静脉注射。
7.开始冷却措施,大量生理食盐水静脉输液、冰毯等。
8.立即施行动脉留置导管置入以便直接监测血压及抽血作血氧及电解质分析。
9.注射后十分钟内,测血氧及电解质,分析结果,立即纠正电解质失衡及酸硷失衡。
10.若无中央静脉压监测,应立即施行同时置入。
11.十分钟内若症状毫无改善,则再追加一次,直至最大剂量,丹曲林10mg/kg静脉注射,从此则每四小时1.2mg/kg静脉注射,至症状消失,一般报告二十四小时内便可脱险。
12.若有心律不齐发生,则用普鲁卡因胺500mg静脉点滴三十分钟,再视心电图结果,若产生心跳太慢则用异丙肾上腺素IV,禁用钙通道阻滞药物。
13.症状消失后,仍必需在加护病房(或麻醉恢复室)留置二十四小时以上,严密观察。
14.给予利尿剂,快速利尿减少肌蛋白尿对肾伤害。
15.请病理科协助作。
16.通知患者家属,说明现状,并重申麻醉手术同意书有关恶性高热之意义。
17.若患者之突发高热并非起自恶性高热,则上述相关症状治疗对患者无害,丹曲林一次剂量也可缓解肌肉症状,只要严密观察二十四小时后无任何妨害;若确实是恶性高热,延误使用丹曲林使癒后难测。